近視管理用眼鏡とは?子供の近視進行を抑える効果・対象年齢・費用を解説

近視は強くなるとさまざまな眼病のリスクが高まるため、近視の進行を抑える対策が世界的に進んでいます。
近年は、近視の進行を抑える目的で使う「近視管理用眼鏡」が注目されており、臨床研究では50%以上の進行抑制効果が報告されています。
ただし、この眼鏡はかけるだけで誰にでも同じように効果が出るものではなく、装用時間や眼鏡の調整、定期的な眼科での管理が重要になります。
この記事では、近視管理用眼鏡の効果、対象年齢、安全性、費用、使い方について、近視管理用眼鏡(多分割レンズ)ガイドライン(第1版、2025年)に基づいてわかりやすく解説します。
この記事のポイント
- 近視管理用眼鏡は、子供の近視進行を抑える目的で使う特殊な眼鏡
- 臨床研究では約55〜59%の進行抑制効果が報告されている
- 主に5歳以上の成長期の子供が対象
- 近視を治す治療ではなく、進行をゆるやかにする方法
- 効果を得るには眼科での検査と定期フォローが重要
目次
近視管理用眼鏡とは

従来の眼鏡は近視を矯正して「見えるようにすること」を目的としていました。
しかし、それに加えて子供の近視の進行そのものを抑えることを目的とした眼鏡を近視管理用眼鏡と言います。
詳しく見ていきましょう。
通常のメガネとの違い
一般的な近視用メガネと、近視管理用眼鏡には大きな違いがあります。
【一般的な近視用メガネ】
- 目的:近視矯正のみ
- 仕組み:近視を矯正するレンズ(凹レンズ)のみ
【近視管理用眼鏡】
- 目的:視力矯正+近視進行を抑える
- 仕組み:「レンズの中央部分は近視矯正レンズ」+「その周りに近視進行抑制ゾーン」
近視を抑えるしくみ(周辺網膜デフォーカス理論)
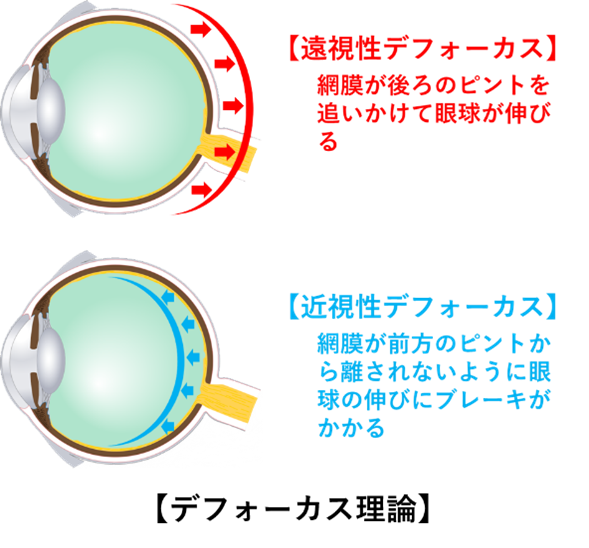
近視進行抑制のために用いられているレンズの光学設計は「周辺網膜デフォーカス理論」に基づいています。近視進行を抑制するワンデーコンタクト「マイサイト」にも用いられている重要な理論です※。
通常のメガネでは、網膜の中心部にピントを合わせていますが、周辺の網膜ではピントが網膜の後ろにずれることが知られています。これが、遠視性デフォーカスです。これが眼球を過剰に伸ばし近視を進める刺激になることがわかってきました。
逆に、ピントが網膜の前にある近視性デフォーカスは近視進行を抑える刺激になると考えられています。
製品ラインナップ
現在、世界的に使用されている代表的な製品には次のようなものがあります。
| 製品名 | メーカー |
|---|---|
| MiYOSMART | HOYA |
| Stellest | Essilor |
| MyoCare | Carl Zeiss 社 |
| Myogen | 東海光学 |
| DOT™レンズ | Cooper 社、EssilorLuxottica 社 |
上から4つは、近視性デフォーカスを生み出すためにそれぞれ独自の光学設計がレンズの周辺に複数配置されています。このため、多分割レンズと総称されることがあります。
最近では、コントラスト理論(contrast theory)に基づく低光線拡散レンズのDOT™レンズ(Cooper社,EssilorLuxottica社)も注目されています。
主な製品(MiYOSMART・Stellest など)
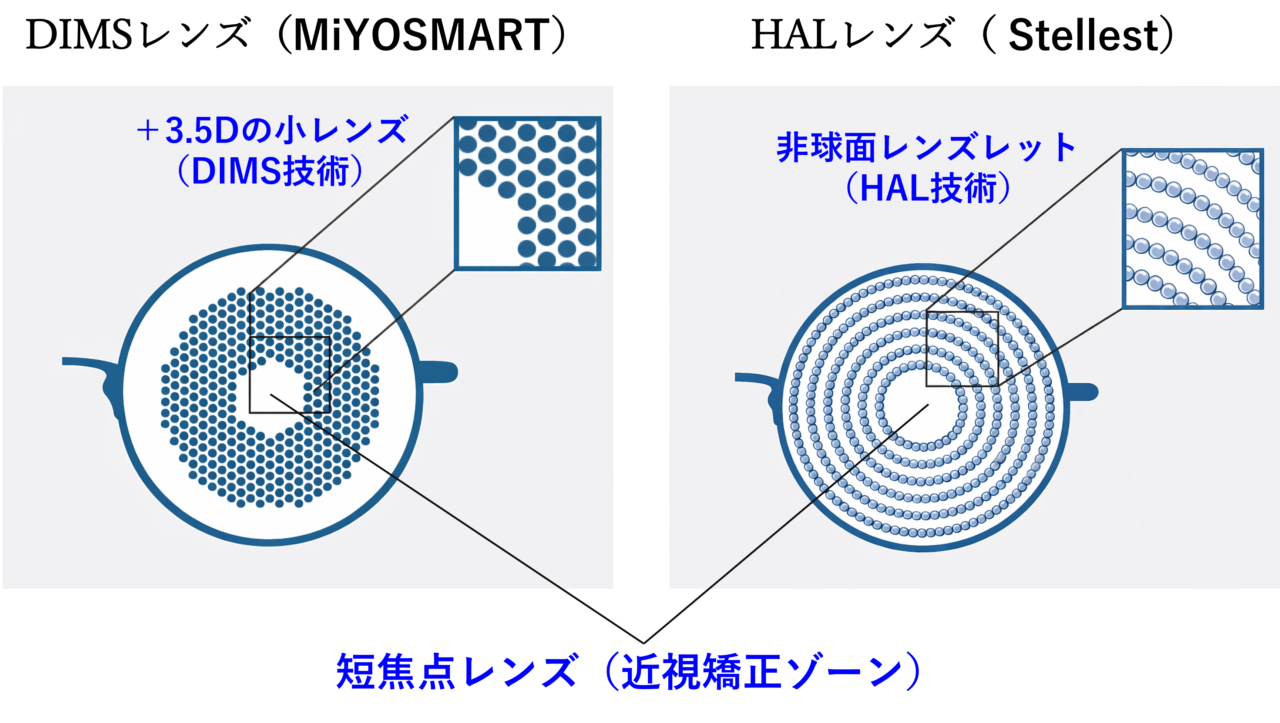
近視管理用眼鏡としてMiYOSMARTとEssilor Stellestの2つを詳しく解説します。この2つは、エビデンスがそろってきているという理由で、ガイドラインの第1版の対象となっています。
どちらも、近視性デフォーカスを作る光学設計が用いられていますが、多数の小さな光学領域がレンズ中央部分を取り巻くように配置されています。
※図はhttps://www.scribd.com/document/817389798/English-IMI-Myopia-Infographic-2Pageを元に当社作成
MiYOSMART®(HOYA 社)
トンボの目、あるいはハチの巣のような多数の小さなレンズ構造(DIMS技術)が配置されています。DIMSレンズと呼ばれています(図参照)。この小さなレンズは、中央の近視矯正部分の度数に対して、+3.50Dの度数を有しており、その分だけピントを網膜より前方に移動させて、近視性デフォーカスを作る設計です。
Essilor® Stellest®(Nikon‒Essilor社)
非球面レンズレット(HAL技術)と呼ばれる微小なレンズが何重もの同心円状配に配置されています(図参照)。HALレンズと呼ばれています。非球面レンズレットは、球面ではなく、カーブに緩急があるため、光は焦点を一か所に結ばずに広がります。このため、MiYOSMARTの近視性デフォーカスは、網膜の前にシャープな焦点を結ぶのに対して、Essilor Stellestは、網膜の前に幅広く厚みのある焦点帯を形成します。
近視管理用眼鏡の効果
近視管理用眼鏡は近視進行を抑制する効果がどれくらいかを見ていきます。
どれくらい近視進行を抑えられる?
DIMSレンズ(MiYOSMART®)およびHALレンズ(Essilor® Stellest®)は、ともに効果が高く、最初の2年の平均で55%~59%抑制できたと報告されています。
つまり、これらの近視管理用眼鏡を適切に使用すると、半分以上の抑制効果が確かめられたのです。
※参考文献:Lam,et al.Br J Ophthalmol.2020 Mar;104(3):363-368.、Bao,et al.JAMA Ophthalmol.2022 May 1;140(5):472-478.
効果はどのくらい続く?
同じ研究の続報で、効果は5~6年継続したことも報告されています。残念ながら、それ以上の長い期間での報告は、まだでてきていませんが、かなり長期間効果があることが予想されます。
近視を治す治療ではない点に注意
近視管理用眼鏡は、近視を矯正して視力を出すことと、近視進行を抑制する効果はありますが、いったん進んだ近視を弱めることはできません。
何歳から使える?対象となる子供の条件
近視が進行しやすい小学生〜中学生頃に使用される治療法です。
対象年齢の目安
以下に示す臨床試験で対象となった年齢を目安にして、眼科医が判断します。
| 製品 | 対象年齢 |
|---|---|
| MiYOSMART | 5〜18歳 |
| Stellest | 7〜18歳 |
共通しているのは5歳未満は推奨されていないことです。
処方対象となる条件
ガイドライン的には、近視の基本条件を満たし追加条件を満たすときに処方対象となるとされています。
【基本条件】
- −0.5ディオプター※(D)以上の近視がある(調節麻痺下屈折検査において)
【追加条件】
- 近視が進行している
- 強度近視の家族歴がある
- 家族や本人に強い希望がある場合
向いている子・向かない子
近視管理用眼鏡は、上記の条件を満たせば多くの場合は向いていると言えますが、目の病気がある場合には、向かない場合があります。眼科主治医のアドバイスを受けてください。
※ディオプター(D):眼鏡度数の単位。数値が大きいほど近視が強い。
効果を出すための使い方

近視管理用眼鏡で、近視抑制効果を十分に得るためには、正しく作り、正しく使い、正しく管理することが必要です。
重要ポイントは、
- 毎日長時間の装用が必要
- 度数・フィッティングが重要
- 定期的(半年に1回程度)な眼科受診が必要
です。これらが、なぜ重要なのかを、詳しくお伝えします。
毎日かける時間
多くの研究では、日常的に長時間装用することで効果が確かめられています。なかには、1日に12時間以上の長時間使用で、さらに効果が高まったとされています。このため、効果を上げるには、毎日、終日使用することが推奨されます。
適切な近視管理用眼鏡作成(度数・センタリング・フィッティング)
近視管理用眼鏡は、上述したように精密な構造をしていますので、その効果を十分に発揮するためには、適切な眼鏡合わせが重要です。適切な眼鏡とは、度数、センタリング、フィッティングが適切である眼鏡です。
適切な度数
子供の目は、大人に比べて「ピントを合わせる力(調節力)」が強いため、通常の検査では実際よりも近視が強く出てしまうことがあります。そこで、この調節力を目薬で麻痺させて、調節麻痺下屈折検査を行い本来の度数を調べることが必要です。
適切なセンタリングとフィッティングと安定したフレーム

一般的に、眼鏡は、度数とともに、レンズのセンタリングやフレームのフィッティングが大切です。
センタリングとは、レンズの中心部分(光学中心という)とひとみ(瞳孔)を合わせる作業を言います。レンズの加工とフレームのフィッティングによりセンタリングを合わせます。
これがずれると、見えにくい、目が疲れる、頭痛、像がずれるなどの不調のリスクがあるとされています。特に、近視管理用眼鏡は、精密な構造であるため、センタリングは重要です。
また、センタリングがうまくいっても、フレームがずり下がりやすいと、結局、光学中心と瞳孔中心がずれてしまいます。このため安定して装用できるフレームも重要です。
受診の頻度
医療機関により多少の差はありますが標準的な受診頻度は次の通りです。

- 初診時:初診時は大人よりも時間がかかります。子供は、調節力を目薬で麻痺させて行う調節麻痺下屈折検査なため、2回ほど受診を要することが多いです。
- 眼鏡作成1か月後:眼鏡が問題なく慣れることができたか?見えにくくないか?など眼鏡に問題ないかの確認を行います。
- 6か月に1回の定期検査:適切な眼鏡が作成できた後は、6か月に1回くらいの頻度で定期検査を行います。この定期検査は、次に詳述するように、きわめて重要です。
定期検査による管理
十分な効果を得るためには、6か月ごとの眼科受診では、次の2つの管理が重要です。
レンズ度数の更新
抑制効果は100%ではないため、近視は徐々に進み眼鏡が合わなくなり眼鏡視力が低下してきます。そのタイミングでレンズの度数を変える必要があります。正確には、-0.5ジオプターを超える近視進行が認められたら、レンズ交換が必要です。
レンズセンタリングの確認

使っているうちに、フレームのつる、鼻当て、フロント部分、ひんじなどがゆがみ、瞳孔中心と光学中心がずれることがあります。このずれが大きくなると、効果的に近視デフォーカスを作れない可能性が高まります。
具体的には、瞳孔中心と光学中心のずれが、水平または垂直方向に1mmよりも大きくずれると修正が必要です。特に、子供は、ラフな扱いをすることが多いため、定期的なチェックが必要です。
費用と保険適用
近視管理用眼鏡を検討する際、多くの保護者が気になるのが費用ですね。以下に目安となる費用と、保険・補助制度について記載します。
費用の目安
近視管理眼鏡の価格はメーカーから公表されておらず、統一された価格は明らかではありません。一部の医療機関の情報では、レンズ代として両眼で約7万円前後(税込、フレーム別)といった記載がみられます。ただし、価格はレンズ仕様やフレーム、施設によって異なるため、詳細は各施設での確認が必要です。
保険適用・補助制度
近視管理眼鏡は通常の眼鏡と同様に、処方のための検査は保険診療として行われますが、眼鏡自体の費用は自費となります。
なお、子どもの眼鏡には弱視や斜視などの治療を目的とした場合に補助制度が利用できることがありますが、これらの疾患は近視管理眼鏡の適応外となるため、通常は別の治療用眼鏡が選択されます。
副作用や注意点
重大な副作用はある?
現在までの研究では重篤な副作用は報告されていません。眼鏡なので、打撲などで割れたりすれば、目や顔に外傷を負うリスクはありますが、それは通常の眼鏡と同じです。一方、通常の眼鏡とは異なる光学構造が設置されていますので、その影響が懸念されますが、視機能(視力・コントラスト感度)には有意な悪影響は認められていません。そのため、通常の眼鏡と同様に、安全性は高いと考えられています。
慣れるまでの注意
ただし、新しい眼鏡に慣れるまで(装用開始後2 週間)は、激しいスポーツ、球技、スケートボード、自転車などの運転操作には注意することが推奨されています。
合わない眼鏡で起こる不調
先述したように、適切な度数とフレームの作成と維持が大切です。度数が強すぎると、目が疲れる、長時間見られない、集中力低下、頭痛などの不調の原因になります。フレームの不具合があると、見えにくい、目が疲れる、頭痛、像がずれるなどの不調が起きやすくなります。これは、光学中心と瞳孔中心が合っていないことが原因です。
他の近視進行抑制治療との違い
現在、日本で選択可能な子供の近視進行を抑える主な治療には、以下のような方法があります。
- 点眼:低濃度アトロピン(リジュセア®ミニ点眼液0.025%)
- オルソケラトロジー
- 多焦点ソフトコンタクトレンズ(マイサイト®ワンデー)
- 近視管理用眼鏡(多分割レンズ)
それぞれに特徴があり、子どもの年齢や生活スタイル、近視の進行状況に応じて選択されます。
低濃度アトロピン
低濃度アトロピンは、点眼薬として毎日寝る前に1回使用することで近視の進行を抑える治療です。薬理的に近視進行を抑制します。
■ 特徴
- 1日1回の点眼で使用
- 近視進行抑制効果:濃度による。 リジュセア®ミニ0.025%では、約38%
- 装用の手間がない
※低濃度アトロピンについて詳しく知る
※関連記事:近視の進行にブレーキをかける目薬が国内で承認!
オルソケラトロジー

オルソケラトロジーは、就寝中に特殊なハードコンタクトレンズを装用し、角膜の形を一時的に変える治療です。個人差がありますが8歳未満では導入が難しいことが多いです。角膜感染リスクに注意が必要です。眼鏡が嫌な場合に向いています。
■ 特徴
- 夜間装用のみ
- 日中は裸眼で生活可能
- 近視進行抑制:約40〜60%
※オルソケラトロジーについて詳しく知る
多焦点コンタクト

マイサイト®ワンデーは、1日使い捨てのソフトコンタクトレンズです。オルソケラトロジー同様に、眼鏡が嫌な場合に向いています。
■ 特徴
- 日中装用
- 近視進行抑制:約50〜60%
- 海外・国内でエビデンスあり
選択の考え方
オルソケラトロジーとマイサイト®ワンデーは、眼球への装用や管理が必要であるため、8歳以上の使用が推奨されています。このため、5~7歳で始める場合は、低年齢でも安全な近視管理用眼鏡が第1選択になると考えられます。
長じるにつれて、眼鏡をかけたくないという要望が増えてくるものと思われますが、その場合は、オルソケラトロジーとマイサイト®ワンデーは良い候補になります。
ただし、近視管理用眼鏡から他の方法に変えた時に効果が維持できるかどうかは、わかっていません。
4つの近視進行抑制治療の比較
| 項目 | 近視管理眼鏡 | 低濃度アトロピン | オルソケラトロジー | 多焦点コンタクト |
|---|---|---|---|---|
| 方法 | 眼鏡装用 | 点眼 | 夜間装用 | コンタクト装用 |
| 効果 | 約55〜59% | 約38% | 約40〜60% | 約50〜60% |
| 管理 | 装用時間が重要 | 毎日の点眼(夜1回) | 手入れ・衛生管理が必要 | 手入れ・衛生管理が必要 |
| 副作用 | ほぼなし | まぶしさ・近見ぼやけ | 角膜感染リスク | 角膜感染リスク |
併用はできる?
近視管理用眼鏡、オルソケラトロジー、マイサイト®ワンデーは、いずれも近視矯正方法でもありますので、同時に2つを行うことは基本的に難しいと考えられます。
一方、リジュセア®ミニは点眼薬なので、現時点でエビデンスは限られるものの、近視管理用眼鏡レンズ、オルソケラトロジー、マイサイト®ワンデーのいづれかと併用することで抑制効果が向上することが報告されています。
近視管理用眼鏡はいつまで続ける?
近視管理用眼鏡をやめて、通常の眼鏡やコンタクトレンズなどの一般的な屈折矯正に変えるタイミングについてお伝えします。
やめる目安
近視が安定する18歳±2歳で停止することが推奨されています。近視進行が落ち着いてくる年齢は以下のとおりで、個人差を考慮する必要があります。
近視進行が安定する年齢
| 年齢 | 安定の割合 |
|---|---|
| 15歳 | 48%が安定 |
| 18歳まで | 77%が安定 |
| 21歳まで | 90%が安定 |
| 24歳まで | 96%が安定 |
近視管理用眼鏡(多分割レンズ)ガイドライン(第1版)より転載
リバウンドはある?
もうひとつ重要なことは、近視管理用眼鏡はリバウンドがないと考えられていることです。ここでのリバウンドとは、使用中止により急速に近視が進むことをいいます。近視進行抑制用点眼のリジュセアミニは、リバウンドがあるため、途中でやめないほうが良いという注意事項があります。これに対して、近視管理用眼鏡は途中で中止しても問題ないとされています。
よくある質問(FAQ)
近視管理用メガネは本当に効果がありますか?
A. 臨床研究では、約55〜59%の近視進行抑制効果が報告されています。ただし、近視を完全に止める治療ではなく、進行を抑える治療です。
普通のメガネと何が違いますか?
A. 通常のメガネは視力を矯正することが目的です。一方、近視管理用眼鏡は視力の矯正に加えて、近視進行を抑える光学設計になっています。
眼科に行かなくても作れますか?
A. 近視管理用眼鏡は必ず眼科での検査と処方が必要です。特に小児では、正確な度数測定が重要になります。
何歳から使えますか?
A. 5歳以上から使用可能です。近視があることが条件になります。
いつまで使えばいいですか?
A. 一般的には近視進行が落ち着く18歳前後まで使用することが多いです。ただし、進行状況によって期間は変わります。
記事のまとめ
- 近視管理用眼鏡は臨床研究で約55〜59%の近視進行抑制効果
- 対象年齢は5〜18歳頃
- 重大な副作用報告は現在までなし
- 眼科での定期検査が重要
- 近視は一度進むと元に戻すことが難しいため、幼少時から進行を抑えることが将来の視力を守る鍵になる
この記事を監修した医師

株式会社Personal General Practitioner代表取締役社長/医学博士・眼科専門医
板谷 正紀
京都大学医学部卒業。以後20年間、京都大学および米国ドヘニー眼研究所で網膜と緑内障の基礎研究と臨床、手術に取り組む。 京都大学では眼底の細胞レベルの生体情報を取得する革新的診断機器「光干渉断層計(OCT)」などの開発と普及に貢献する。 複数の産学連携、医工連携プロジェクトを企画推進し、2003年文科省振興調整費「産官学共同研究の効果的推進」に選ばれる。 医師でのキャリア35年。増殖糖尿病網膜症や増殖硝子体網膜症、緑内障などの難症例の手術治療を得意とする。
英語論文148報(査読あり)
著書『OCTアトラス』、『OCT Atlas』、『Everyday OCT』、『Myopia and Glaucoma』、『Spectral Domain Optical Coherence Tomography in Macular Diseases』
株式会社Personal General Practitioner(PGP)https://pgpmedical.com
