眼圧が高い・低いとなぜ病気になるの?原因・正常値・検査を眼科医が解説
眼圧は、高すぎても低すぎても目の病気の原因になります。
眼圧が高いと緑内障のリスクが高まり、低すぎると眼球の形が保てず視力低下を引き起こすことがあります。
眼圧の正常値は一般に10〜21mmHgとされていますが、正常範囲内であっても安心とは限りません。
目は、内部に適度な圧力を保つことで球体の形を維持しています。この圧力こそが「眼圧」です。眼圧は目の健康状態を知るうえで重要な指標の一つであり、眼科で行われる「プシュッ」と空気を当てる検査も、この眼圧を測定しています。
本記事では、眼圧の仕組み、正常値、異常が起きる原因、そして眼圧検査の意味について、緑内障診療に携わる眼科専門医の立場から解説します。
目次
眼圧とは?正常値はどのくらい?
眼圧とは何か

眼圧とは、目の中を循環する「房水(ぼうすい)」によって生じる圧力のことです。例えるなら、ボールやタイヤの空気圧のようなものです。
サッカーボールが適切な空気圧で弾力と形を保つように、眼球も適切な眼圧によって球体の形を維持し、安定した視機能を保っています。
この圧力が適切に保たれていることで、網膜や視神経が正常に働くことができます。
眼圧の正常値とは?
眼圧はミリ水銀柱(mmHg)という単位で表されます。一般に、10〜21mmHgが正常値とされています。
ただし、正常値の範囲内であれば必ず安全というわけではありません。
- 正常範囲内でも緑内障を発症することがあります(正常眼圧緑内障)
- 逆に21mmHgをわずかに超えていても、すぐに病気になるとは限りません
この「正常値」は多くの人の分布にもとづく目安で、個人にとって安全な値を保証するものではありません。
重要なのは、「数値そのもの」ではなく、
- 視神経の状態
- 視野検査の結果
- OCTなどの画像所見
と合わせて総合的に評価することです。
眼圧はあくまで目の健康状態を判断するための重要な指標の一つにすぎません。
眼圧はどのように調節されているのか
眼圧は房水の流れによって調節されており、そのバランスが崩れると高眼圧や低眼圧が生じます。
眼圧は房水の“産生と排出”のバランスで決まる
眼圧がなぜ高くなったり低くなったりするのかを理解するには、「房水の流れ」を知ることが重要です。
目の中では、房水という透明な液体が常に作られ、排出されています。
房水には、
- 角膜や水晶体に栄養を届ける
- 老廃物を回収する
という大切な役割があります。
この房水の作られる量(in)と、排出される量(out)のバランスによって、眼圧は一定に保たれています。
房水はどこで作られ、どこへ流れるのか?
房水は、目の中で作られ、一定の経路を通って目の外へ排出されます。
この房水の流れ道(流出路)が、眼圧とその異常を理解するうえで重要です。
房水は毛様体で作られる
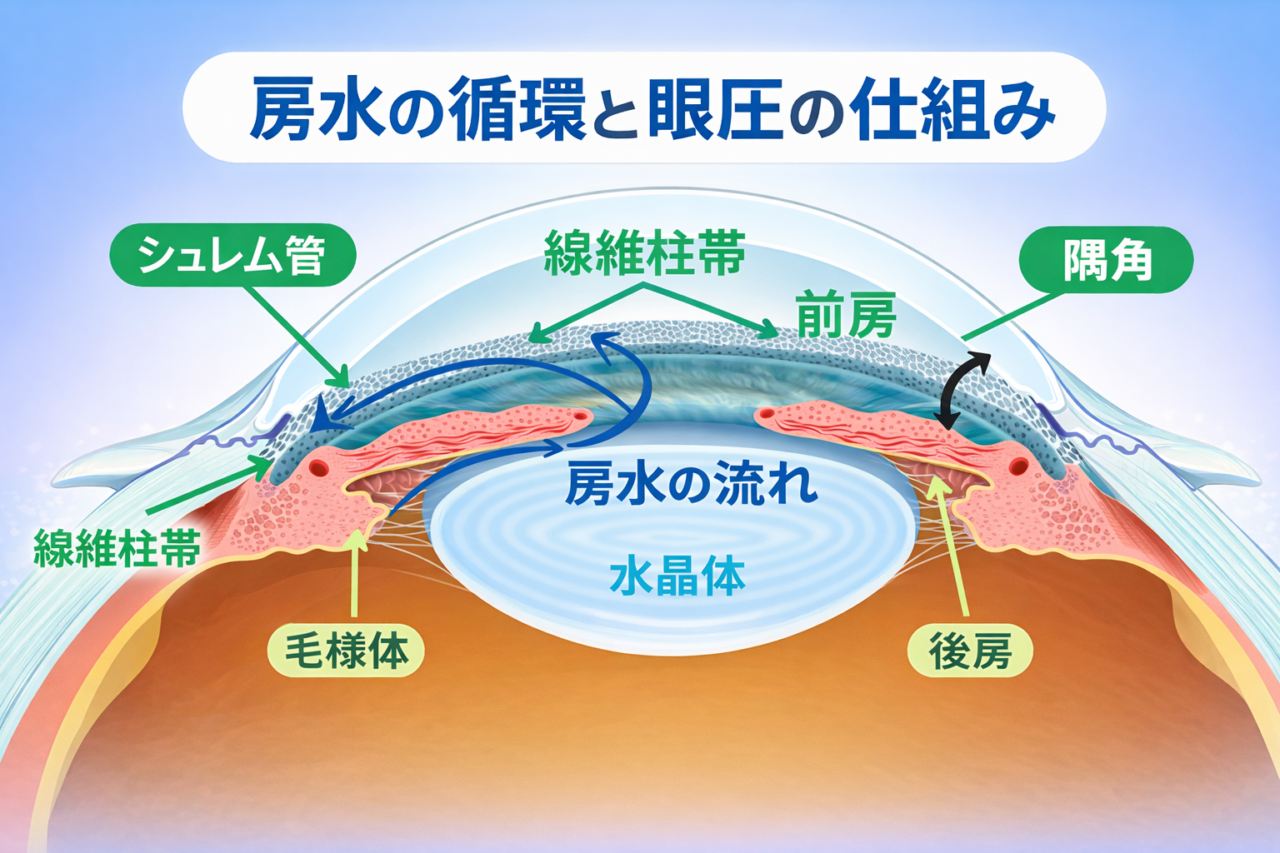
房水は、目の奥にある毛様体(もうようたい)で作られます。毛様体は、房水を産生するだけでなく、目のピント調節にも関わる重要な組織です。作られた房水は、目の前方へと流れます。
瞳孔を通って前房へ流れる
毛様体で作られた房水は、虹彩の後ろにある「後房(こうぼう)」という小さな空間から瞳孔を通り、角膜と虹彩の間にある前房(ぜんぼう)へ流れ込みます。
隅角から排出される
役目を終えた房水は、隅角(ぐうかく)と呼ばれる部分から排出されます。隅角は、角膜と虹彩の境目にある房水の出口です。隅角には、線維柱帯(せんいちゅうたい:主な抵抗部位)、シュレム管(排水路)という、房水を排出するための構造があります。房水は線維柱帯を通り、シュレム管に流れ込み、目の外の血管へと流れ出ます。
眼圧を決める最大のポイントは「線維柱帯」
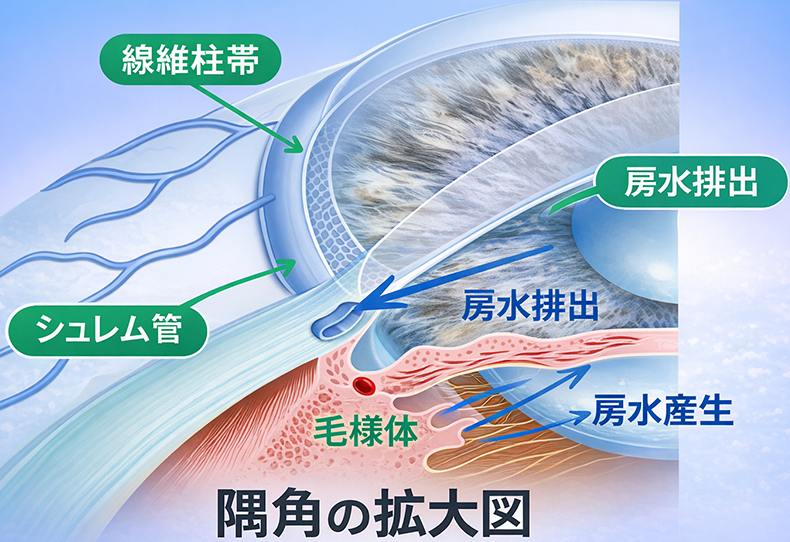
眼圧の高さは、「房水がどれだけ作られるか(in)」+「線維柱帯をどれだけ通過できるか(out)」によって決まります。
しかし、正常な状態では、房水の産生量は比較的一定で、眼圧は線維柱帯の通りやすさで決まります。つまり、生理的には眼圧は主に線維柱帯の抵抗により調節されています。
身近な例としては、温泉やプールにたとえることができます。これらは、新しいお湯や水が注ぎこまれつつ(in)、排水口から排水される(out)ことで一定の水位が保たれています。
病的な状態では、inが低下すると低眼圧に、outが低下すると高眼圧になります。お湯や水を注ぎこむ量が減ると水位は下がり、配水管が詰まると水位は高まり、ついにはあふれ出すのに似ています。
眼圧が低い原因とリスク(低眼圧症)
眼圧は高い場合だけでなく、低すぎても目に不具合を起こします。一般に、眼圧が5mmHg以下の状態、またはそれ以上でも低眼圧に伴う所見(しわ・脈絡膜剥離など)がある状態が続く場合に、臨床的に低眼圧症と判断されます。
なぜ低いと問題なのか
眼球は適度な眼圧により、張りのある球形を保っています。ところが眼圧が低くなりすぎると、眼球の張りが保てず、角膜を含む眼球がわずかにひずんで見えづらくなることがあります。眼球が小さくなり、遠視化することもあります。
さらに低い眼圧が続くと、目の構造そのものに影響が出て、次のような合併症を起こすことがあります。
低眼圧黄斑症(ていがんあつおうはんしょう)
視力に重要な黄斑部にしわ(皺)が生じ、視力低下の原因になります。若年者や強度近視眼で起こりやすいとされます。
脈絡膜剥離(みゃくらくまくはくり)
低眼圧により、眼内圧と脈絡膜血管内圧のバランスが崩れ、脈絡膜側に液体が貯留して脈絡膜剥離が生じることがあります。
低眼圧症の主な原因
低眼圧症は大きく、①房水が作られなくなる(産生低下)、②房水が漏れすぎる(過剰流出)という2つの機序で起こります。両方が同時に起こることもあります。
① 房水が「作られなくなる」場合(産生低下)
房水を作る毛様体の機能が低下すると、房水産生が減って眼圧が下がります。
- 重度のぶどう膜炎、または目の手術後:毛様体の炎症により房水産生が低下します
- 目の打撲(外傷):毛様体が剥離して房水産生が低下することがあります
② 房水が「漏れすぎる」場合(過剰流出)
房水が眼外へ過剰に流出したり、脈絡膜側へ流出すると、眼圧を維持できなくなります。
- 緑内障手術後(濾過手術後)
- 手術創からの房水漏出
- 脈絡膜剥離
- 外傷による強膜・角膜裂傷
眼圧が高い原因とリスク(高眼圧・緑内障)
眼圧が高い状態が続くと、視神経に負担がかかり、緑内障のリスクが高まります。
ここまで説明してきた房水の流れ(in/out)の仕組みを、実際の病気に当てはめてみましょう。
高眼圧が続くと起こりうる病気は緑内障
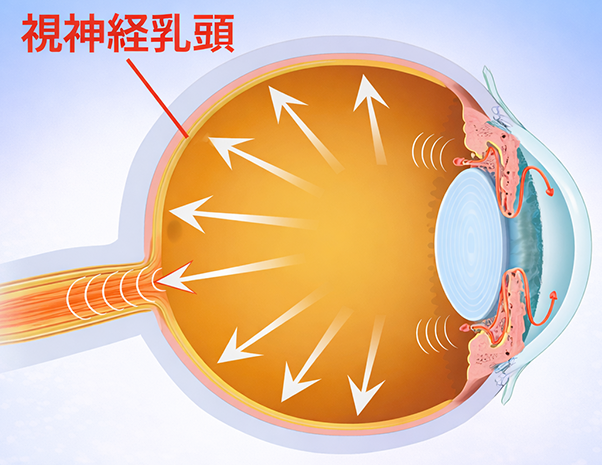
眼圧が高くなると障害を受けやすいのは視神経です。眼球はコラーゲンを主体とした丈夫な構造ですが、網膜神経線維(もうまくしんけいせんい:視覚情報を脳へ伝える線維)が目の外へ出ていく出口である視神経乳頭(ししんけいにゅうとう)は、眼圧の影響を受けやすい部位です。
眼圧が高い状態が続くと、視神経乳頭に機械的負荷がかかり、網膜神経線維の働きや血流が障害されます。その結果、網膜神経線維が少しずつ失われ、脳へ伝わる視覚情報が減ることで視野が欠けていきます。一般に、眼圧が高いほど視野障害が進むスピードも速くなる傾向があります。
眼圧が高くなる原因は?
眼圧が高くなる原因はさまざまですが、共通するのは房水の排出(out)が低下することです。
具体的には、隅角が狭くなる/塞がる、あるいは線維柱帯の抵抗が高まることで、房水が流れにくくなります。
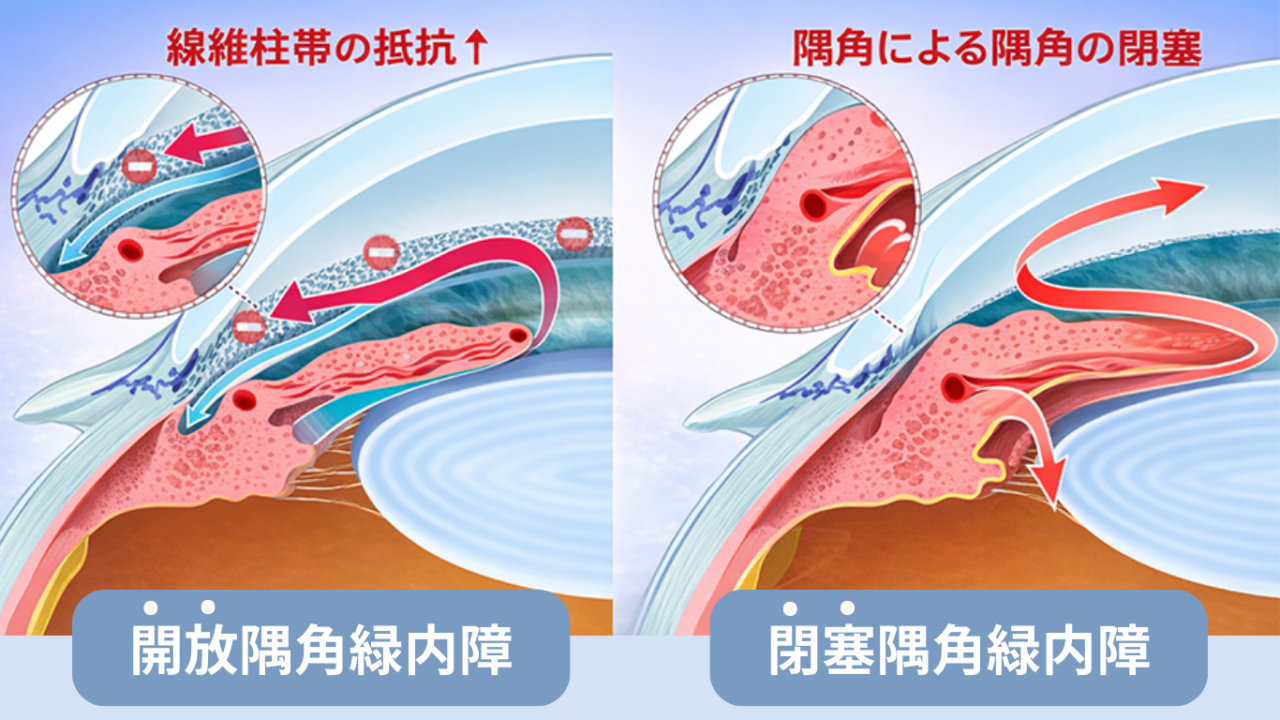
開放隅角緑内障(かいほうぐうかくりょくないしょう)
房水の出口である隅角は開いているが、房水が通る線維柱帯の通りが悪くなり、眼圧が高くなる緑内障です。線維柱帯の抵抗が高くなる原因により、以下のようなタイプがあります。
- 原発開放隅角緑内障:原因は明確でないが、線維柱帯の通りが悪くなるタイプ
- ステロイド緑内障:ステロイドの長期使用で眼圧が上がることがあります
- ぶどう膜炎による続発緑内障:炎症が線維柱帯に及ぶと通りが悪くなります
- 血管新生緑内障(けっかんしんせいりょくないしょう):糖尿病網膜症や網膜中心静脈閉塞症などで、新生血管が線維柱帯に侵入し流出を妨げます
閉塞隅角緑内障(へいそくぐうかくりょくないしょう)
房水の出口である隅角が狭くなったり、塞がることで眼圧が高くなる緑内障です。
- 原発閉塞隅角緑内障(げんぱつへいそくぐうかくりょくないしょう):目の構造(眼が小さい等)や加齢による水晶体の厚みで隅角が狭くなります。急激に眼圧が上がる急性緑内障発作は緊急性が高い病気です
- 続発閉塞隅角緑内障(ぞくはつへいそくぐうかくりょくないしょう):炎症などによる癒着で隅角が閉塞します(加齢による水晶体肥厚とは機序が異なります)
注意:急な目の痛み・頭痛・吐き気に加えて、強い充血、急なかすみ、虹の輪が見える(虹視)などがある場合は、急性発作の可能性があるため速やかに受診が必要です。
眼圧は一定ではない(日内変動・季節変動)
眼圧は常に一定ではなく、一日の中でも変動(日内変動)し、季節によっても変わる(季節変動)ことがあります。
一般に、起床時や早朝に高く、日中にやや低下する傾向があります。個人差はありますが、数mmHg程度の変動がみられることが多いです。また、冬は夏に比べてやや高くなる傾向があると報告されています。
このため、一度の眼圧測定だけで判断するのは適切ではありません。測定する時間帯や季節を意識しながら、同じ条件で定期的に検査を行い、眼圧の推移を把握することが重要です。
眼圧検査とは?種類と注意点
眼圧検査は、眼圧を測定する検査です。実は、眼球内に直接センサーを入れて「本当の眼圧」を測ることはできません。そこで、角膜をわずかに変形させたときの反応を利用し、眼圧を推定しています。
眼圧検査の種類
ノンコンタクトトノメーター(空気を当てる眼圧検査)
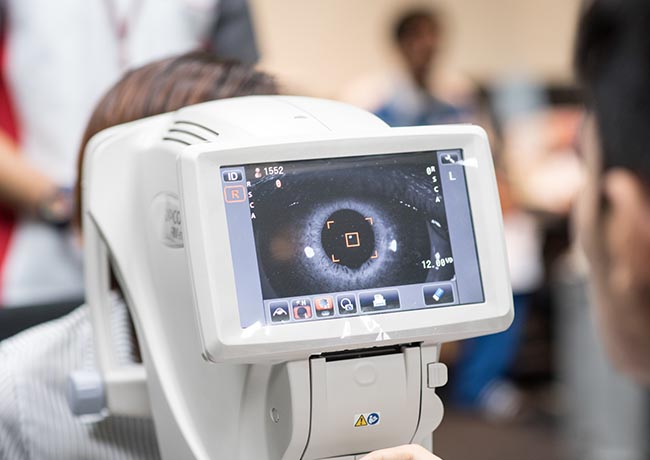
目に「プシュッ」と空気を当てて眼圧を測定する方法です。目に器具が当たらない非接触検査であり、短時間で測定できるため、眼科でもっとも使用されている眼圧検査法です。
正確に測るコツは、力を抜いて、できるだけ大きく目を開けることです。
この検査は、空気を一定の速さで角膜中心部に当てた時に起きる角膜の変形(へこみ具合)を光センサーで測定し眼圧値を求めます。
測定の仕方を確認する
測定対象は、
- 角膜変形の速度
- 圧平(へこんだ状態)に達するまでの時間
- 角膜の変位量
の3要素です。
眼圧が高いほど、角膜はへこみにくい、圧平に達するまで時間がかかる、変形量が小さいという性質を使って数式モデルから眼圧値を算出します。
ゴールドマン圧平式眼圧計(標準法)
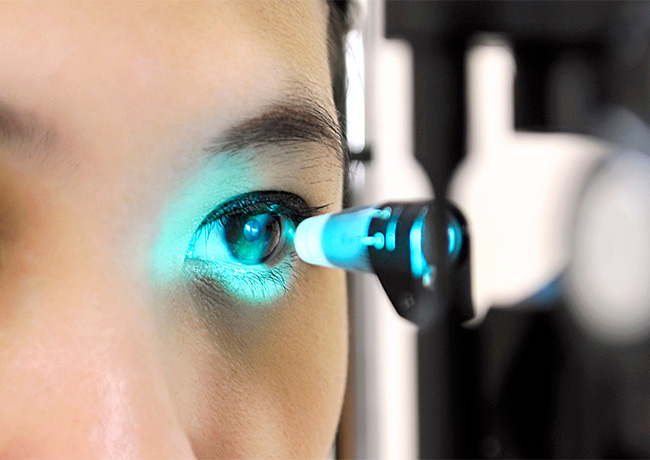
Goldmann先生のご発案なので、この名称がついています。プラスチックのプローブを角膜に接触させ、角膜をへこませ、角膜の一定面積を平らにするのに必要な力から眼圧を測定します。
具体的には、このプローブの先端は、直径3.06mmの円形の面になっており、角膜がへこんでできた面が、この円形の面と重なるのに必要な力を測定します。
角膜にこのプローブが接触するため、医師が点眼麻酔を用いて行います。測定の精度がもっとも高い方法とされています。
アイケア眼圧計(携帯型・反跳式)
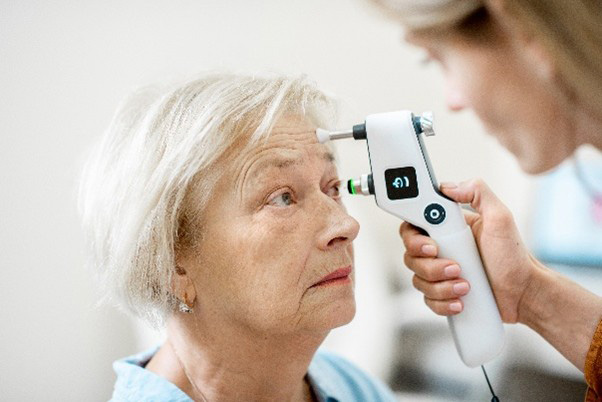
マッチ棒より細いプラスチック棒を角膜に当て、その跳ね返り方から眼圧を推定します。このため、反跳式眼圧計(リバウンド眼圧計)とも言われます。
当たる棒が細くて軽いため、麻酔をしなくても痛みを感じることはありません。他の眼圧計と比べるとばらつきが出やすいとされていますが、携帯式で臥位でも測定できることや、患者さんが自分で測定できる機種もあるなど、自由度が高いのが利点です。小児や車椅子の方、座位が取りにくい方でも測定可能です。
原理を詳しくみる
例えるなら、太鼓や風船です。
- 圧が高いほど、弾力が高くなる
- 圧が高いほど、はじき返す力が強くなる
この原理を応用しています。小さなプローブが角膜に当たると、角膜は少しへこんで、もとに戻ろうとして弾力を生みます。
眼圧が高いほど、この角膜の反発力は強くなり、プローブは「急に止められ、短く触れて、速く跳ね返り」ます。
このプローブの減速時間、角膜との接触時間、跳ね返る速度を測定して、統計モデル式を通して眼圧を算出しています。
注意点:角膜の厚み(角膜厚)の影響
現在、医療機関で広く使われている眼圧検査は、角膜の厚みや硬さなど角膜の性質の影響を受けます。一般に、角膜が厚いほど高めに、薄いほど低めに測定される傾向があります。
特に緑内障のように眼圧を細かく管理する場合、角膜厚の影響は重要です。医療現場では角膜厚を踏まえた補正値も参考にしますが、これは統計的補正にすぎません。眼圧の数値は絶対値というより、相対的な指標として解釈することが大切です。
まとめ
眼圧とは、目の中を循環する房水によって生じる圧力で、眼球の形や視機能を保つために重要な役割を担っています。眼圧は高すぎても低すぎても目に障害を起こし、特に高眼圧は緑内障の大きなリスク因子です。この眼圧を測定する眼圧検査は、目の健康状態を調べる必須の検査の一つです。
ただし、眼球内を直接測ることはできないため、角膜の反応を利用して間接的に測定されています。医療機関では、ノンコンタクトトノメーター、ゴールドマン圧平式、アイケア眼圧計などが主に用いられていますが、いずれも間接的な方法であり、角膜の厚みの影響を念頭に置いて結果を解釈することが求められます。また、眼圧は時間帯や季節により変動します。
このため、眼科医は、こうした眼圧測定の意味を念頭に入れて、単回の数値にとらわれず、複数日の眼圧検査の結果と、他の目の検査の結果を合わせて総合評価することを努めています。
この記事を監修した医師

株式会社Personal General Practitioner代表取締役社長/医学博士・眼科専門医
板谷 正紀
京都大学医学部卒業。以後20年間、京都大学および米国ドヘニー眼研究所で網膜と緑内障の基礎研究と臨床、手術に取り組む。 京都大学では眼底の細胞レベルの生体情報を取得する革新的診断機器「光干渉断層計(OCT)」などの開発と普及に貢献する。 複数の産学連携、医工連携プロジェクトを企画推進し、2003年文科省振興調整費「産官学共同研究の効果的推進」に選ばれる。 医師でのキャリア35年。増殖糖尿病網膜症や増殖硝子体網膜症、緑内障などの難症例の手術治療を得意とする。
英語論文148報(査読あり)
著書『OCTアトラス』、『OCT Atlas』、『Everyday OCT』、『Myopia and Glaucoma』、『Spectral Domain Optical Coherence Tomography in Macular Diseases』
株式会社Personal General Practitioner(PGP)https://pgpmedical.com
