レーシック
- HOME
- 近視の視力回復(屈折矯正)を知る
- レーシック
レーザーで角膜をフラットにする「レーシック」
レーシックとは、レーザーを用いて角膜を薄くすることにより、角膜の屈折力を減らしてピントを網膜面に合わせる近視矯正法です。メガネやコンタクトレンズは、凹レンズを目の前に置いて屈折力を減らしますが、レーシックはオルソケラトロジーと同様に角膜を加工して屈折力を減らします。
オルソケラトロジーの加工は一時的で元に戻るのに対して、レーシックの加工は角膜を削るため元には戻りません。レーシックは近視が強くなければ安全性と快適性が両立し、コストパフォーマンスもよい屈折矯正法です。
レーシックとは
目に入ってきた光は、角膜と水晶体で屈折し焦点に集まります。実は、角膜は水晶体より屈折力が2倍も強く、目の屈折の主役となります。
この角膜の屈折力を決めているのが「角膜のカーブの強さ」です。カーブが強いほど屈折力は強くなります。
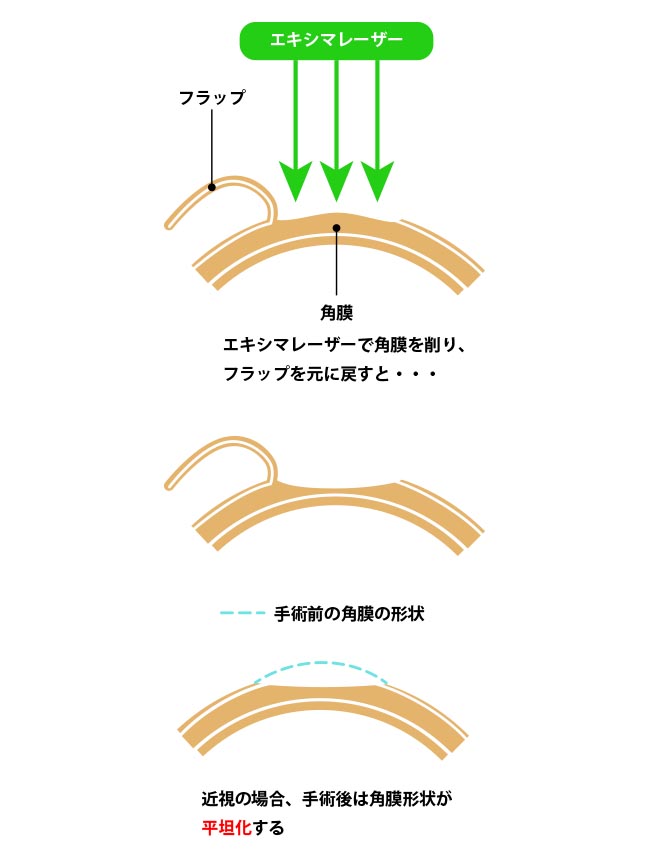
レーシックでは、角膜を薄くすることにより角膜のカーブを弱めることで、角膜の屈折力を低下させピントを合わせます。
実際には、エキシマレーザーで、角膜内部の設定した部位を計算通りに蒸散させて薄くします。
蒸散ガスによりバブルが生じるため、エキシマを照射する前にフェムトセカンドレーザーで角膜フラップを作成して、むきだしになった角膜内部にエキシマレーザーを当て、ガスを取り除きます。
レーシックのメリット
レーシックのメリットは、メガネやコンタクトが不要になることですが、最近ではICL(眼内コンタクトレンズ)という競合手術が出てきたため、ICLと比較されることが多いです。
レーシックは、血管の無い角膜をレーザーで加工するため、ICLのように目の中へ影響することがありません。手術時間が両眼で10分程度と短時間なのもメリットです。
術後の炎症が少ないため、視力回復が早いというメリットもあります。今のところICLよりもリーズナブルであることもメリットに挙げられます。
レーシックのデメリット
個人差が大きいですが、一時的にドライアイが強まったり、夜間光がまぶしく見えるハロー・グレアが出たりします。また、通常は意識しない程度ですが、収差というぼやけの原因が増えます。
近視が強いほど角膜を削る量が増えるため、角膜はかなり薄くなり収差が大きくなります。その結果、角膜が眼圧により前へ押し出されてカーブが強まり、近視化します。「近視戻り」と言われる現象です。
もともと角膜が薄い眼も同様のリスクがあります。さらには、角膜が薄くなると眼圧が実際よりも低く測定されるため緑内障の診療に支障が出ます。
レーシックによる視力改善の流れ
事前にレーシックの適応検査と手術計画のための目の詳細な検査を受けます。所要時間は2時間程度です。手術は、全てで2時間程度の日帰り手術です。正味の手術時間は両眼で10分程度です。手術後にはすぐに帰宅でき、日常生活への支障はあまりありません。
術後は、術後感染・術後炎症の管理と安定性確認のために、定期検査を行います。
-
Step01
洗眼・点眼麻酔

麻酔は麻酔点眼薬で行います。点眼麻酔といいます。
-
Step02
フラップ作成

フェムトセカンドレーザーで角膜を水平に切開します。これは、角膜の中身である実質にエキシマレーザーをかける準備です。
-
Step03
フラップ翻転

レーザーで切った角膜の表面部分をフラップといいます。フラップをめくってエキシマレーザーをかける用意をします。
-
Step04
エキシマレーザー照射

フラップをめくって露出した角膜実質にエキシマレーザーを照射して、角膜実質を蒸散させ角膜を薄くします。蒸散により生じるガスは拡散して消えます。
-
Step05
洗浄

レーザー処理した実質面を洗浄しながらフラップをもどします。
-
Step06
終了

フラップが自然に吸着するのを待って終了です。
近視が強い人ほど、レーシック治療は慎重に
近視が強くなるほどレーシックは問題が生じやすくなります。日本眼科学会のガイドラインでは、-6ジオプター以上の強度近視はレーシック慎重適応、-10ジオプターを超える場合には、レーシックは禁忌とされています*。
矯正する近視が強いほど角膜を削る分の厚みが大きくなり、角膜は薄くなるためです。もともと角膜が薄い人は要注意です。
*https://www.nichigan.or.jp/Portals/0/resources/member/guideline/lasik_7.pdf
| 夜間の光の見え方 | 角膜を削る量が多いと、夜間の光がまぶしく見える現象(ハロー・グレア・スターバースト)が強く出て、見えづらくなることがあります。 |
|---|---|
| 収差 | 角膜を削る量が多いほど、焦点をぼやかせる「角膜収差」が大きくなり、明るい所で白っぽく輪郭があいまいに見えたり、少し見えにくさを感じることがあります。 |
| 近視戻り | 近視が強いほど、治療後に再び近視が再発する「近視戻り」と呼ばれる現象が起きるリスクが高くなります。 |
| 角膜拡張症 | 角膜を過度に削ると、角膜の薄くなった部分が前に突出して不正乱視を生じ、見えにくくなります。角膜拡張といいます。 |
| 核白内障への対応 | 近視が強い目は、時に比較的若年(30代~40代)で水晶体核の硬化が進み水晶体の屈折力が高まり近視が急速に進むことがあります。この場合、強い近視を治すために既に角膜は多く削られて薄くなっており、再レーシックは難しくなることがあります。 |
| 眼圧が低く測定される | 角膜が薄くなるほど眼圧の測定値は実際よりも低い値になり不正確になります。眼圧は緑内障診療に大切な検査です。近視が強い方ほど緑内障になりやすいため注意が必要です。 |
よくある質問
Q レーシック手術は誰でも受けられますか?
A. 適応は問診と検査で総合判断しますが、目安は以下のとおりです。
- 18歳未満は不可(近視進行の可能性があるため)
- 妊娠・授乳中は不可(ホルモン変化で屈折が安定しないため)
- 緑内障・網膜疾患など一部の眼疾患は不可
- 重症糖尿病・免疫不全などで創傷治癒が遅れる場合は不可
Q 手術中と術後に痛みはありますか?
A. 手術中は点眼麻酔でほとんど痛みませんが、まぶた固定器具で軽い圧迫感があります。
手術当日は「しみる」「ゴロゴロする」「かすむ」などの症状が出ますが、多くは数時間〜翌日で落ち着きます。
Q 手術時間と通院回数は?
A. 手術自体は両目で10〜20分程度です。来院から帰宅まで1〜2時間が目安です。
- 術前通院:1〜2回(遠方の方は検査と手術を同日で行えるコースもあり)
- 術後通院:翌日・1週間後・1か月後・3か月後、その後は年1回の定期検診を推奨しています。
Q 術後いつから日常生活に戻れますか?
A. 回復には個人差がありますが、一般的には以下の通りです(施設により多少の差あり)。
- 入浴・洗顔:当日は首から下のシャワーのみ可。翌日検診後から洗顔・シャンプー可。
- 化粧:翌日から可。アイメイクは1週間後から
- 運転:視力が安定していれば翌日から可。(夜間は光のにじみに注意)
Q 手術中の合併症は?
A. レーシックは安全性の高い手術ですが、まれに次のような事象が起こることがあります。
- フラップ作成不良、ずれ、しわ
- レーザー中心ずれ、吸引外れ、追尾停止
いずれも装置・術者の対処で安全に対応できる仕組みが整っています。
Q 手術後の合併症は?
A. 多くは一時的で、時間とともに改善します。
- ドライアイ(3〜6か月で改善)
- 夜間の光のにじみやまぶしさ
- 視力の変動やかすみ
まれに起こり受診が必要なもの:
- 感染性角膜炎(早期治療が必要)
- フラップ異常、角膜混濁・拡張症
- 過矯正・矯正不足による視力のずれ
Q レーシックで老眼は早まりますか?
A. レーシックで老眼が早まることはありません。ただし、近視が治ることで老眼を早く自覚する方は多いです。
Q 再手術(追加矯正)は可能ですか?
A. 条件がそろえば可能です。(施設により差あり)
- 視力が3〜6か月以上安定している
- 残存角膜実質が300µm以上
- フラップが良好で再挙上が可能
角膜が薄い、形状が不安定、フラップに問題がある場合は不可です。
Q 健康保険は使えますか?
A. レーシックは自由診療のため健康保険は使えません。
生命保険・医療保険で手術給付金が受けられる場合がありますので、契約内容をご確認ください。
Q 20〜30年後の視力は?
A. 10〜20年の追跡データでは、多くの方が良好な視力を維持しています。30年のデータはまだ少ないですが、視力低下はレーシック効果の消失ではなく、老眼や白内障など加齢変化の影響と考えられます。
Q どんな症状があれば再受診すべき?
A. 強い痛み、急な視力低下、白い濁りや膿が出るなどの症状があれば、すぐにクリニックに連絡してください。
この記事を監修した医師

株式会社Personal General Practitioner代表取締役社長/医学博士・眼科専門医
板谷 正紀
京都大学医学部卒業。以後20年間、京都大学および米国ドヘニー眼研究所で網膜と緑内障の基礎研究と臨床、手術に取り組む。 京都大学では眼底の細胞レベルの生体情報を取得する革新的診断機器「光干渉断層計(OCT)」などの開発と普及に貢献する。 複数の産学連携、医工連携プロジェクトを企画推進し、2003年文科省振興調整費「産官学共同研究の効果的推進」に選ばれる。 医師でのキャリア35年。増殖糖尿病網膜症や増殖硝子体網膜症、緑内障などの難症例の手術治療を得意とする。
英語論文148報(査読あり)
著書『OCTアトラス』、『OCT Atlas』、『Everyday OCT』、『Myopia and Glaucoma』、『Spectral Domain Optical Coherence Tomography in Macular Diseases』
株式会社Personal General Practitioner(PGP)https://pgpmedical.com
